Capitolo del Manuale per operatori “Educare alla Salute e all’Assistenza”
Autori: Maria Paola Mostarda, Marina Trento, Lucia Zannini
Indice del capitolo
- Educazione dell’assistito ed Educazione Terapeutica del Paziente (ETP): alcune premesse
- Evoluzione del concetto di educazione terapeutica dell’assistito
- Snodi critici della formazione del personale sanitario all’ETP
- Contributi pedagogici per la formazione all’ETP
- Formare gli adulti da adulti
- Facilitare l’apprendere
- Partire dall’esperienza… e tornare ad essa
- Intrecciare i corsi con i percorsi dei corsisti
- Prendersi cura del singolo
- Attivare processi riflessivi
- Apprezzare e stimare
- Accogliere i vissuti dei professionisti
- Fare formazione in un gruppo che educa
- Fare formazione continua
- Sense-making
- Formare le associazioni di volontariato, di promozione sociale e di mutuo-aiuto
- Esempi ed esperienze formative
- Bibliografia
- Spazio discussione
Ritorna all’indice del manuale
Educazione dell’assistito ed Educazione Terapeutica del Paziente (ETP): alcune premesse
Autrice del Paragrafo: Lucia Zannini
Le interazioni tra professionisti sanitari e pazienti finalizzate a dare informazioni, promuovere stili di vita sani e produrre apprendimenti e cambiamenti, sia che si svolgano in contesti ambulatoriali che nelle corsie ospedaliere o a domicilio, vengono generalmente definite come “educative”. Tuttavia, queste interazioni possono avere finalità differenziate, essere rivolte a persone che hanno già sviluppato problemi di salute o che invece possono essere considerate “sane” e prefiggersi di produrre cambiamenti più o meno duraturi nel tempo. Per fare un po’ di chiarezza, è utile riprendere alcune distinzioni terminologiche, relativamente agli interventi educativi nei contesti sanitari, facendo riferimento anche ad altri capitoli di questo testo.
Un aspetto centrale consiste nell’analizzare il tipo di prevenzione che l’operatore si prefigge di promuovere con l’intervento educativo: essa può essere primaria, secondaria e terziaria. Cominciando dalla prevenzione primaria, è utile accennare all’evoluzione del concetto di health education che, tradotto in italiano con “educazione sanitaria” si è posto inizialmente come intervento finalizzato alla diffusione di informazioni e di norme da seguire, nella prospettiva di una “alfabetizzazione” del singolo, di un gruppo o di un’intera comunità (che oggi corrisponde al concetto di health literacy), rientrando in quella che è stata definita prima generazione di educazione sanitaria (Modolo, 1990). L’educazione sanitaria si basa su modello d’intervento che è stato molto criticato per l’impostazione secondo cui sono i professionisti della salute a decidere quali informazioni dare, senza coinvolgere i destinatari dell’intervento. Questo modello, come ben spiega Ricciardi nel Capitolo 1, si basa su un approccio prescrittivo/direttivo, sostanzialmente paternalista.
In relazione a queste critiche, la “seconda generazione” dell’educazione sanitariaha cominciato a servirsi di diverse discipline per lo studio dei comportamenti dei soggetti (antropologia, sociologia, psicologia). In particolare la psicologia, ha permesso di focalizzare l’attenzione verso alcuni fattori in grado di influenzare l’adozione di certi modi di agire, come per esempio il concetto di auto-efficacia (self-efficacy), ovvero la fiducia nelle proprie capacità di poter superare determinati problemi, la quale è collegata all’autostima. Oggi, quando parliamo di educazione alla salute (health education), facciamo riferimento a questa seconda generazione di educazione sanitaria(locuzione comunque rimasta in uso, soprattutto nelle espressioni utilizzate a livello istituzionale) e non alla prima, che rimandava a un modello precettistico, legato alla mera trasmissione delle informazioni (WHO, 1998). Facendo ancora riferimento al capitolo di Ricciardi, l’educazione alla salute viene attuata attraverso un approccio educativo complesso, multidisciplinare e fortemente basato sul processo comunicativo.
Ma cosa succede nei contesti di cura, ossia in quei contesti nei quali s’incontrano persone portatrici di un problema di salute (presunto o già diagnosticato), dove quindi gli interventi sono finalizzati a una prevenzione secondaria o terziaria? In questo ambito, soprattutto in relazione a pazienti affetti da patologie cronico-degenerative, si parla da tempo di educazione del paziente (patient education) e, più recentemente, di therapeutic patient education (WHO, 1998). Tuttavia, anche in questo campo, la letteratura segnala la necessità di fare le opportune precisazioni. Per esempio, un infermiere che sta assistendo un paziente che deve essere sottoposto a una colonscopia può essere investito dalla preoccupazione di quest’ultimo di ammalarsi di cancro del colon, sia in riferimento a se stesso che a suo figlio di vent’anni: “Prenderà anche lui il cancro come i miei due fratelli?” “E io che rischio ho?”. In questo caso, è essenziale che l’infermiere spieghi al paziente con chiarezza il concetto di rischio, svolgendo un intervento che, a nostro avviso, si inserisce all’interno di un’attività di educazione sanitaria, di tipo informativo (patient teaching). Accanto a questo intervento è altamente opportuno che l’infermiere metta in atto anche un intervento di rassicurazione, per il quale non sono tanto richieste competenze informative, quanto comunicativo-relazionali.
Da tempo, però, la letteratura segnala che “l’impartire informazioni” (patient teaching), con il quale spesso si confonde l’azione di educazione del paziente, rappresenta in realtà solo una partedi questo processo (Close, 1988). È possibile che questo tipo di sovrapposizione (tra patient teaching e patient education) sia non solo legata al significato del termine educationin inglese (che, come noto, significa “istruzione”), ma anche a una visione della relazione terapeutica guidata da una logica propria del modello tradizionale di medicina, quello biomedico, che vede l’operatore come colui che detiene il sapere e lo trasmette al paziente, il quale si trova in una posizione di “non conoscenza”. L’attività di patient teaching, o anche patient instruction (Close, 1988), è a nostro avviso equiparabile a un intervento informativo, che a sua volta si collega a un modo superato d’intendere gli interventi di cosiddetta “educazione sanitaria” in ambito clinico, fortemente prescrittivi e centrati sul professionista. È importante, dunque, che gli operatori imparino a distinguere, nella loro pratica clinica, le attività di patient teachingda quelle di vera e propria patient education, proprio perché le competenze da mettere in campo sono diverse, come differenti sono le risorse necessarie, non solo sul piano organizzativo e professionale, ma anche su quello personale.
Come si è detto, nel 1998 l’Organizzazione Mondiale della Sanità (OMS) ha coniato il concetto di “educazione terapeutica del paziente” (ETP). Esso si caratterizza come un vero e proprio processo di cura permanente rivolto al paziente e ai suoi familiari, che vede coinvolte più figure, non solo sanitarie (medico, infermiere, dietista, psicologo, pedagogista ecc.) le quali, agendo collaborativamente, sono chiamate a costruire una partnership con il paziente, affinché assuma il massimo livello possibile di autonomia nella gestione della sua malattia (Lacroix, 2000).
Quale allora la differenza tra patient educatione therapeutic patient education? Analizzando la letteratura, sembra si possa dire che l’educazione del paziente ha luogo in modo più informale e in concomitanza con alcune attività cliniche (per esempio, al letto del paziente, all’atto della sua dimissione, durante una visita ambulatoriale o domiciliare ecc.). Questi interventi educativi possono avvenire su esplicita richiesta del paziente o del caregiver oppure quando il professionista sanitario rileva un bisogno educativo durante le attività assistenziali. Purtroppo, spesso manca una effettiva documentazione di questo processo (Bergh, 2012) e l’educazione del paziente rimane radicata in un mondo sommerso, ed è poco valutabile e misurabile. Attualmente, la letteratura offre pochi studi effettuati su questa parte dell’educazione (Gregor, 2001; Marcum, 2002; Park, 2005; Bergh, 2015), la quale però sembra essere un’attività integrante del lavoro quotidiano di alcuni professionisti, come per esempio gli infermieri, come riconoscono gli stessi professionisti (Bergh, 2012; Friberg, 2007).
La formazione degli operatori a queste attività educative informali, svolte spesso “on demand”, è ancora poco decodificata e formalizzata (Zannini, 2016) e spesso si sovrappone alla formazione alle competenze relazionali (si veda per es. Lamiani, 2009).
L’educazione terapeutica del paziente (ETP), invece, si caratterizza per essere un processo più formale (che ha luogo tipicamente in orari e spazi predefiniti, specificamente dedicati a un’attività educativa, spesso di gruppo), che esplicitamente affianca o addirittura sostituisce la terapia prescritta al paziente. “L’educazione terapeutica fa parte della presa in carico a lungo termine. Essa deve essere strutturata, organizzata e beneficiare di mezzi educativi appropriati. È multi-professionale, interdisciplinare e intersettoriale. Include il lavoro di rete” (Lacroix, 2000). È a questo concetto di educazione del paziente al quale fanno riferimento diversi interventi in questo manuale, come quelli di Musacchio, Ricciardi, Talarico e Valentini.
L’ETP richiede quindi la creazione di un team di lavoro e la costruzione di una rete tra il paziente, il territorio e la struttura sanitaria, in grado di ottimizzare una presa in carico globale del paziente stesso. Da questo punto di vista, pur rappresentando l’ETP un obiettivo molto auspicato da parte dell’OMS per accompagnare il paziente nella malattia cronica, essa costituisce un costo non indifferente, sia a livello di formazione degli operatori al lavoro di èquipe sia a livello di organizzazione delle risorse. Questo costo viene ripagato dai risultati comprovati dell’ETP, ai quali per esempio accenna Buja, nel capitolo 7. Esistono infatti delle evidenze sul fatto che questi interventi educativi, strutturati e programmati, comportano: una riduzione dei sintomi, in particolare del dolore, nonché dei farmaci usati. Nei pazienti diabetici l’ETP si è per esempio dimostrata efficace nella riduzione dei livelli glicemici (senza un incremento delle crisi ipoglicemiche), nonché nel livello di emoglobina glicata nel sangue (Pedrotti, 2011).
La formazione degli operatori a questo tipo d’interventi educativi strutturati è decisamente più formalizzata e in letteratura sono più facilmente rinvenibili i programmi offerti ai professionisti della cura (Petre, 2017).
Ritorna all’indice del capitolo
Evoluzione del concetto di educazione terapeutica dell’assistito
Autrice del paragrafo: Marina Trento
Per approfondire il sistema di riferimento culturale alla base dell’ETP è utile rileggere gli orientamenti culturali e ripercorre l’evoluzione che, in questi ultimi decenni, ne hanno favorito la nascita e lo sviluppo. Nel corso della conferenza, svoltasi ad Ottawa nel 1986, l’OMS introdusse il concetto di “promozione della salute” definita come processo che mette in grado le persone di aumentare il controllo sulla propria salute e migliorarla. Le posizioni si basavano su un concetto di salute che abbracciava un approccio di tipo olistico, volto a recuperare il contributo di tutti gli individui coinvolti nella promozione alla salute oltre a sviluppare strategie educative in grado di migliorare le condizioni di vita (WHO, 1999; Eriksson, 2008).
In quegli anni, in numerosi paesi europei si cominciava a utilizzare la locuzione “educazione del paziente” con riferimento a un intervento di tipo sanitario che aveva l’obiettivo di sviluppare, nella persona con malattia cronica, nuovi comportamenti volti a migliorare la qualità della vita.Le malattie croniche, qualile malattie del: sistema circolatorio (per es. ipertensione, infarto), sistema endocrino (per es. diabete, disfunzioni tiroidee), sistema digestivo (per es. cirrosi, colite, ulcera), sistema respiratorio (asma, bpco, fibrosi cistica), sistema nervoso (epilessia, sclerosi multipla ecc.), sistema muscolo-scheletrico (artriti, fibromialgia, artrite reumatoide ecc.),costituivano e ancora costituiscono la grande maggioranza delle occasioni di ricorso alle terapie mediche (Assal, 1985). L’educazione del paziente si rivolgeva a persone nelle quali la malattia era già presente e, sin dal 1984, presso il Dipartimento di Medicina ed Educazione di Düsseldorf venivano organizzati dei postgraduate course dedicati al personale sanitario coinvolto nei programmi di educazione del paziente (Scholz, 1984). Nel giugno del 1994, a Ginevra, sotto gli auspici dell’oms, fu organizzato un convegno dal titolo innovativo e lungimirante: Patient Education 2000. Furono presentati i risultati delle ricerche svolte nell’ambito dell’educazione del paziente. Il convegno, descritto come una rivoluzione copernicana, metteva al centro dell’attenzione un paziente consapevole e responsabilizzato verso la propria malattia. Questo richiedeva una riqualificazione del personale che avrebbe ripagato in termini di miglioramento della qualità delle cure e diminuzione della sofferenza e disagio del paziente stesso (Tattersall, 1995).
Successivamente, partendo dalle ricerche con i pazienti diabetici, i già citati Anne Lacroix e Jean P. Assal diedero voce alle esperienze delle persone coinvolte nel trattamento della malattia cronica delineando il concetto di “tempo pedagogico” utile per elaborare e promuovere il percorso di adattamento alla malattia (Assal, 1999).L’ETPdiventava ponte ideale in grado di unire le discipline mediche alle esigenze ed aspettative dei pazienti con il fine di modificare la qualità della cura.In tal senso l’ETP si caratterizzava come un vero e proprio processo di cura permanente rivolto ai pazienti e ai familiari con il coinvolgimento di più figure professionali oltre a quelle sanitarie (Assal, 1999). Sempre in quegli anni, un documento dedicato all’ETP sottolineava la necessità della formazione degli operatori coinvolti nelle attività educative (WHO, 1998).
Parallelamente all’ETP si sviluppò il concetto di Self Management Education (SME). Il termine apparve per la prima volta in un volume dedicato alla riabilitazione di bambini asmatici (Creer, 1976). Lorig, successivamente, sviluppò un programma per l’autogestione dell’artrite con l’obiettivo di fornire ai pazienti strumenti per gestire l’impatto della malattia nella propria vita e la collaborazione con lo psicologo Bandura pose le basi del Chronic Disease Self Management Program. Le persone con malattia cronica potevano incontrare problemi comuni nella gestione quotidiana e le azioni di aiuto passavano attraverso la riorganizzazione delle attività dei sanitari e il mantenimento di comportamenti o ruoli sociali utili per il paziente, oltre al riconoscimento delle emozioni come proiezione di se stessi nel futuro (Lorig, 1999).
L’ETP ha vissuto una crisi dovuta alla carenza di fondamenti culturali e statuto epistemologico indotti dalla mancanza di dialogo fra le scienze mediche e quelle educative e sociali (Brodsky, 2013). Le locuzioni “educazione del paziente” ed “educazione terapeutica del paziente” sono state spesso confuse e orientate verso la mera informazione o l’addestramento a qualche tecnica di automedicazione (Bodenheimer, 2002). Alcuni studi si sono rilevatiesercizi fittizi, privi di significato perché realizzati all’insegna della conferma di dati già esistenti e perciò inutili per il sistema(Anderson R, 2010). Recentemente, l’ETP è stata definita la “Cenerentola” tra gli interventi in ambito sanitario (Hurley, 2017). Già molti anni prima una rassegna sistematica della letteratura scientifica aveva mostrato la carenza, anche nel contesto italiano, della ricerca nell’ambito dell’ETP(Albano, 1998). Fu rilevata la mancanza di progettazione educativa che mostrava una carenza epistemologica intorno al concetto di educazione con uno scarso dialogo e confronto tra la ricerca e la riflessione delle scienze sociali contemporanee a cominciare da quelle dell’educazione (Albano, 1998).
La letteratura recente sottolinea che il coinvolgimento del paziente rimane cruciale per la riprogrammazione di strategie nazionali per affrontare efficacemente le malattie croniche a livello europeo (Cordier, 2014).
Va sottolineato che la cura educativa e formativa richiede la presa in carico globale della persona, con un orientamento atto a favorire la sua trasformazione mediante un processo evolutivo e non solo ricompositivo (Pétré, 2017). La cura e il trattamento della persona con malattia cronica richiede un nuovo paradigma concettuale, che non è quello solitamente in uso nella medicina, ovvero quello biomedico o modello chiuso, ma quello bio-psico-sociale, che permette di guardare al paziente in una prospettiva radicalmente storica, con tutti gli elementi di relazione e vissuto che caratterizzano la sua malattia (Trento, 2014). Questo orientamento richiede una profonda riflessione riguardo le azioni di cura educativa utili a promuovere emancipazione ed empowerment delle persone coinvolte.
Ritorna all’indice del capitolo
Snodi critici della formazione del personale sanitario all’ETP
Autrice del paragrafo: Maria Paola Mostarda
Le riflessioni che seguono sono scaturite nel corso di esperienze formative in etpche hanno stimolato interrogativi su che cosa potesse essere utile per operatori sanitari con elevate competenze; da essi è partito un percorso teso a ricercare suggerimenti nella cultura pedagogica.
È oramai riconosciuto il valore dell’ETP per i pazienti, ma è entrato nelle skills dei professionisti? Che spazio ha l’ETP nella loro formazione iniziale e continua? Dalle tabelle ministeriali dei corsi di Laurea in Medicina e Chirurgia e Scienze Infermieristiche non si rintracciano esplicitamente i temi dell’ETP. Una chiara indicazione in tal senso proviene dal Piano Nazionale Diabete del Ministero della Salute che, all’Obiettivo 1 (non ancora raggiunto, quindi), ravvisa la necessità di “garantire un’adeguata formazione con percorsi di accreditamento del personale medico e non destinato alla gestione della persona con diabete” (Ministero della Salute, 2013). Possiamo arguire che sia necessario ancora un certo lavoro formativo per formare il personale che si prende cura di pazienti cronici. Oltre al diabete, è noto che anche altri campi della cronicità hanno avviato percorsi di educazione dei pazienti. Si allarga pertanto il target dei professionisti che abbisognano di formazione all’ETP(Beghelli, 2015).
In questa sede ci prefiggiamo di analizzare alcune delle criticità insite nel proporre una formazione tutto sommato nuova (quella all’ETP) per operatori già qualificati, nell’individuare metodi formativi e approcci pertinenti per tali figure, nell’esplorare quali fattori possano creare resistenze o difficoltà. Numerosi enti, studi, nonché l’osservazione di alcuni percorsi confermano quanto ottimo lavoro sia già stato compiuto da curanti e formatori; tali esperienze costituiscono tuttavia un patrimonio ancora ristretto e la crescita delle malattie croniche impone sforzi maggiori per raggiungere tutti i professionisti.
Fare formazione all’ETP non è facile per una serie di ragioni. Tra le difficoltà che si presentano, con lo sguardo della pedagogia degli adulti, rileviamo le seguenti:
- Non è facile formare gli adulti. Essi non amano tornare in classe e non apprezzano qualsiasi tema e qualsivoglia approccio.
- Non è facile formare figure già formate. È arduo modificare gli schemi acquisiti dagli adulti e i professionisti che operano con pazienti cronici possiedono un know-how strutturato.
- Non è facile formare professionisti in servizio. Chi lavora in sanità è obbligato all’aggiornamento continuo ma ha poco tempo, si forma con l’esperienza, si struttura con saperi taciti; ma, fare esperienza – come è noto – non rende automaticamente esperti.
- Non è facile formare professionisti dell’acuzie nella cronicità. La gran parte del sistema sanitario poggia sulla prima, mentre i pazienti che convivono con una malattia per la vita mostrano un’ampia gamma di cicli e fasi, azioni e reazioni; il curante si vede costretto a “inseguire” gli alti e i bassi di ciascuno per tempi – fortunatamente – molto lunghi. In siffatto contesto il ruolo del curante non può limitarsi a prescrivere le cure, ma deve accompagnare i percorsi di vita per fare stare meglio ogni malato.
- Non è facile formare professionisti della sanità in pedagogia: il sapere-chiave dei primi consiste nel raccogliere dati, diagnosticare e prescrivere cure; l’educazione si basa su un modello relazionale che – in sanità – viene talvolta stato sostituito da quello tecnico (Cosmacini, 2013).
- Non è facile, ancora, formare operatori abituati a prescrivere cure in professionisti che devono contrattare le terapie con i propri pazienti. Nell’ETP i curanti sono chiamati a cercare quale cura possa essere compatibile con lo stile di vita del paziente e a preoccuparsi della sua fattibilità e sostenibilità. Negli ultimi decenni, inoltre, i pazienti hanno acquisito – e/o hanno comunque accesso – a maggiori conoscenze rispetto al passato e i curanti si trovano a giustificare e legittimare le scelte terapeutiche.
- Non è facile formare professionisti a lavorare in équipes pluridisciplinari.
- Non è facile formare personale che opera in contesti organizzativi radicalmente cambiati e sottoposti a continue trasformazioni (confini, metodiche, obiettivi, regole ecc.).
- Non è facile formare neppure le associazioni di volontariato. Se da un lato il volontariato investe molte energie nella formazione, d’altro canto deve misurarsi con competenze specialistiche in ambiti sempre più diversi e non è scontato che il Terzo Settore trovi e mantenga persone preparate in queste dimensioni.
Gli elementi problematici emersi sono spie di cambiamenti epocali che hanno investito la ricerca scientifica, le malattie croniche, le tecnologie, i malati, i curanti, i reciproci ruoli, le organizzazioni sanitarie e le associazioni di pazienti: ciascuno concorre a ridisegnare il rapporto medico-paziente, l’ETP e la formazione ad essa. Alla ricerca di una formazione capace di rispondere a queste sfide dedichiamo il prossimo paragrafo.
Ritorna all’indice del capitolo
Contributi pedagogici per la formazione all’ETP
La disamina sovraesposta rappresenta un passo necessario per vagliare approcci formativi adeguati al contesto e alle caratteristiche distintive della formazione del personale all’ETP. Non è nostra intenzione sviluppare dettagliatamente ciascuna proposta pedagogica, la cui trattazione richiederebbe ben altro spazio; ci limitiamo soltanto a prospettare quelle che – a nostro parere – rispondono più efficacemente alle problematiche sin qui evidenziate e ne giustifichiamo la scelta.
Ritorna all’indice del capitolo
Formare gli adulti da adulti
La prima osservazione è insita nei termini e riguarda una pedagogia specifica per il mondo adulto. Numerosi studi sono stati dedicati (Knowles, 1996; Scurati, 1996; Gelpi, 2000; Demetrio, 2003; Iavarone, 2003; Iori, 2006; Simeone, 2011) ma vale la pena di richiamarli ancora perché lo scarto tra teorizzazione e applicazione è tuttora piuttosto ampio. Molta formazione in Italia si fa ancora con relatori che parlano in aule che non possono fare altro che ascoltare. Lo scopo della formazione è stimolare miglioramenti dei corsisti, ma sono ancora molto diffuse le proposte e i docenti che li limitano a meri ricettori. Da tempo la pedagogia degli adulti suggerisce modi e forme diverse: in questa sede ci limitiamo a constatare che diffonderli, apprezzarli e usarli costituisce un ambito di lavoro ancora necessario.
Ritorna all’indice del capitolo
Facilitare l’apprendere
Per chi è adulto, lavora ed è formato, la formazione è chiamata a cambiare abito, ad abbandonare quello istituzionale per cercare strade centrate sui processi di apprendimento anziché di insegnamento. Si tratta di una prospettiva unanimemente riconosciuta dalla letteratura pedagogica e non solo (Rotondi, 2000; Demetrio, 2003; Buizza, 2008) ma che non riesce ancora a rinnovare gli habitus, i dettami normativi, le logiche degli uffici di formazione e probabilmente neppure dei formatori. Per aiutare gli adulti che si aggiornano, la formazione è chiamata a passare dal modello “scolastico” a quello della “facilitazione”.
Ritorna all’indice del capitolo
Partire dall’esperienza… e tornare ad essa
La formazione degli adulti si fonda sul riconoscimento del valore dell’esperienza di ogni corsista che necessita di un processo “più complesso di quello richiesto per affrontare una questione problematica di natura tecnica o scientifica” (Mortari, 2003; Dewey, 1938). L’esperienza non è statica né un prodotto acquisito, immagazzinato e immutabile. Non è “il semplice fare”, né “quel tessuto di eventi che si snodano in una condizione preriflessiva, dove si vive l’accadere delle cose in una condizione di muta immediatezza, stando corpo a corpo con gli eventi” (Mortari, 2003). L’attingere all’esperienza è da intendersi in senso dinamico (Iori, 2012); da essa inevitabilmente si parte per guardarla, rileggerla criticamente, analizzarla con categorie nuove, cercarne il significato: notare, trasformare, dirigere, generare (Reggio, 2010). Dall’action-learning in poi, si sperimentano efficacemente gruppi non simulati, in cui l’attività professionale è coinvolta esplicitamente dalla formazione o, ancor meglio, in cui il training “entra nel lavoro”, richiedendo una delicata ma efficace contaminazione metodologica (Fabbri, 2007).
Ritorna all’indice del capitolo
Intrecciare i corsi con i percorsi dei corsisti
Per realizzare percorsi formativi capaci di accogliere l’esperienza, la formazione è chiamata a delineare un processo, e non soltanto a pianificare obiettivi, contenuti, metodi e strumenti. Progettare un corso in questa prospettiva significa cercare la strada adatta a quei professionisti iscritti, a quei nomi e cognomi; invita a capire quali esperienze hanno condotto sul tema, quali problemi hanno incontrato, che interesse hanno o non hanno, quanto è pertinente l’argomento con il loro ruolo; stimola a sondare la loro disponibilità a modificare la pratica, ad esplorare le condizioni e i limiti del loro contesto, le richieste dei responsabili e delle loro organizzazioni.
Quaglino e Carrozzi hanno chiarito da tempo che ogni corso non può nascere senza una precisa analisi dei bisogni (1995); quello che è essenziale rimarcare ancora è il fatto che tale processo di ricerca è essenziale che sia svolto congli adulti, coni loro materiali, conle loro storie, coni loro dubbi e conle loro risorse. È un percorso trasparente, esplicito, che non fa formazione per gli adulti, che non raccogliere informazioni su di loro, che non cerca soluzioni per loro: lo fa insiemea loro.
Nei percorsi formativi servono pertanto tempi dedicati a conoscere, raccogliere, comprendere e valorizzare le esperienze; diventa arricchente usarle come casi, per esercitazioni applicative, per dare e ricevere feed-back, per riprogettare il ritorno al lavoro. In tali momenti in cui i partecipanti si raccontano, presentano o progettano non c’è spazio per relazioni né per relatori; è un tempo prezioso di protagonismo dei corsisti, per rendere evidente, a loro stessi prima ancora che agli altri, il processo personale, l’esperienza maturata, le fatiche condivise, le competenze acquisite e quelle ancora fragili sulle quali la formazione può lavorare esplicitamente. La formazione, infatti, è chiamata a posizionare al centro gli adulti-in-formazione e i formatori capaci di accogliere le vite professionali dei partecipanti potranno svolgere appieno la loro funzione capacitante.
Ritorna all’indice del capitolo
Prendersi cura del singolo
I corsi che vogliono raggiungere obiettivi formativi devono incentivare cambiamenti concreti, visibili, espliciti per ogni corsista. Come l’operatore sa di dover entrare nella storia di ogni paziente per capirne il vissuto e le risorse attivabili (Lacroix, 2000; d’Ivernois, 2006), allo stesso modo la formazione è chiamata a collocarsi nella vita di ogni corsista, sapendo richiamare le sue esperienze, gli episodi, le resistenze per personalizzare il suo apprendimento (Baldacci, 2005; Repetto, 2009). La prospettiva del self directed learning – non a caso – rappresenta una delle piste di sviluppo più significative della formazione (Knowles, 2014): è il “riconoscimento dell’irriconducibile unicità della storia personale a rappresentare il passaggio obbligato per l’emancipazione di ogni territorio di riflessione sull’apprendimento da qualunque pretesa deterministica” (ibidem, p. 319). La didattica degli adulti mette a disposizione metodi particolarmente preziosi tra cui: esercizi individuali, narrazioni, mappe mentali, simulazioni, esercitazioni applicative (Knasel, 2000; Bara, 2008; Zannini, 2008; Quaglino 2014). Richiamando parole, esperienze significative e riflessioni dei corsisti, la formazione mette al centro ogni soggetto e ne incentiva i processi di sviluppo personale e professionale.
Ritorna all’indice del capitolo
Attivare processi riflessivi
Attingere dalla storia personale, fotografare il presente e immaginare il futuro hanno senso se la formazione stimola un processo di confronto formativo tra come ogni soggetto si percepisce rispetto agli altri, tra i suoi problemi e i porti sicuri, tra tempi diversi. “Ciò che è più remoto fornisce lo stimolo e il motivo; il più vicino e presente, il punto di approccio e le risorse disponibili” (Dewey, 1961). Secondo Dewey, lontano e vicino si stimolano reciprocamente attivando processi riflessivi: “dove il pensiero è presente, vi è sempre qualcosa che suggerisce e indica qualche altra cosa che è assente. Di conseguenza, se ciò che è familiare non viene presentato in condizioni per qualche aspetto insolite, manca lo stimolo a pensare. (…) E se l’argomento presentato è del tutto nuovo, manca la base per suggerire qualcosa che serve alla sua comprensione” (ibidem, p. 399).
Il processo riflessivo dà luce all’esperienza, regala apprendimenti e libera dalla “servile sottomissione alla routine” (ibidem, p. 85). Esso “trasforma l’azione meramente appetitiva, cieca e impulsiva in azione intelligente” (ibidem, p. 79). È quel tipo di pensiero che consiste nel ripiegarsi mentalmente su un soggetto e nel rivolgersi ad esso con seria e continuata considerazione dallo stato di dubbio, esitazione o perplessità all’indagine, “per trovare i materiali che risolveranno il dubbio e apporteranno la soluzione e la decisione della perplessità” (ibidem, p. 72).
Da Dewey in poi diversi studiosi hanno approfondito il valore della riflessività in formazione e ad essi si rimanda direttamente (Schön, 1993; Knowles, 1996; Morin, 2000; Knasel, Meed, Rossetti,2000; Mortari, 2003; Iori, 2006). In questa sede basti rammentare il valore essenziale di tale esercizio di pensiero che responsabilizza ogni adulto e gli apre le porte dell’autoformazione: dopotutto “la formazione solo ‘affermativa’ e non interrogativa non farebbe fino in fondo il suo mestiere. Ciò che afferma non ci forma” (Quaglino, 2011).
Ritorna all’indice del capitolo
Apprezzare e stimare
L’ETP è un processo di empowerment del paziente affetto da una malattia cronica; allo stesso modo i suoi professionisti sono chiamati a non essere dei semplici pratici, né i risolutori di difficoltà altrui e neppure meri “sportelli”; non devono e non possono sostituirsi al paziente ma anzi allentare forme di “dipendenza sterili” (Augelli, 2010). Il loro compito consiste piuttosto nel condurre le persone a stare o a riprendere un dialogo con la propria cura nella vita; solo così essi aiutano a restituire all’altro il suo protagonismo, attivando quel senso di autoefficacia che, come A. Bandura ha dimostrato, promuove – anche – salute (1996).
La formazione in ETP può fare diversamente? Anche lei è chiamata ad apprezzare momenti, esperienze e approcci degli operatori ascoltando, percependo e restituendo il vissuto esperienziale dei soggetti, fatto di fatiche, domande, piccole conquiste, scelte, intuizioni che sostengono il processo personale. Dare voce agli operatori, ammirarne gli sforzi e i risultati positivi rappresenta una strategia essenziale, segno di una formazione che restituisce fiducia ai partecipanti, incentiva le loro capacità e ne promuove l’empowerment. Esattamente come essi dovranno fare con i loro pazienti.
Ritorna all’indice del capitolo
Accogliere i vissuti dei professionisti
Un’altra dimensione tipicamente pedagogica consiste nel prestare attenzione ai vissuti, oltre alle parole e alle azioni. La formazione è un luogo di incontro tra adulti che si guardano con benevola neutralità ed è spazio prezioso per sostare e dar voce alle emozioni (Iori, 2008; Bruzzone, 2007).
In ETP i vissuti possono essere molto vari; essi abitano in ogni individuo e i curanti non ne sono esclusi; se non vengono affrontati e gestiti, condizionano i soggetti nel loro essere, agire e stare con gli altri. Dedicare spazio a esprimere e rielaborare tali emozioni orientandole verso progetti di miglioramento è essenziale per dare valore alle istanze più profonde delle persone. E dopotutto è alle persone, non alle macchine, che le organizzazioni affidano i pazienti perché se ne prendano cura.
Gli operatori che in formazione vedono accolti i loro vissuti possono sperimentare un senso di liberazione, piacere, conforto, sostegno; possono imparare a loro volta ad usare le emozioni nel lavoro con gli altri e diventare professionisti empatici.
Ritorna all’indice del capitolo
Fare formazione in un gruppo che educa
La dimensione dell’apprendimento in gruppo è anch’essa teoricamente riconosciuta come valore (Quaglino, 1992; Milani, 2013), anche se non sempre occupa lo spazio che merita in formazione. Come osserva Musi, “in un numero relativamente ridotto di anni, il sapere connesso alla cultura d’impresa (ispirata ad una logica meccanicistico-produttiva) è diventato uno dei saperi di riferimento per analizzare ogni dimensione della socialità (…) anche là dove si producono beni immateriali” (2010, p. 112). Essere gruppo significa attivare un confronto tra diversi, ampliare le vie della mente, riconoscere ed esplicitare vissuti diversi e migliorare il proprio saper stare nella situazione (ibidem, p. 114).
Gli eventi formativi sono occasioni preziose per vivere il gruppo e apprezzare il valore positivo delle differenze. Nel gruppo non mancano fantasmi, maschere, scontri, forze creative e distruttive, possibilità e problemi su cui lavorare, che confermano quanto sia complesso ma altrettanto appassionante l’incontro con l’altro da sé (Contini, 2000).
Ritorna all’indice del capitolo
Fare formazione continua
Si diceva che il personale impegnato nella cura della cronicità affronta i pazienti per periodi – fortunatamente – molto lunghi, ma che creano non pochi problemi di aderenza alla cura. Come formare un operatore sanitario educato a trattare episodi acuti ad occuparsi di quelli cronici? Come rimotivare un paziente in carico da anni? Quali strade intraprendere con un altro con il quale è stato tentato l’impossibile? Come per i malati cronici, anche gli operatori attraversano momenti di euforia e di sconforto. Una risposta a ciò è rappresentata dalla formazione continua, preziosa occasione di decompressione, riflessione, confronto e ricarica per tornare a prendersi cura di altri più attrezzato. Le forme riconosciute dalla formazione ECM offrono diversificate opportunità di scelta per percorsi di aggiornamento diversificati e personalizzati.
Ritorna all’indice del capitolo
Sense-making
La formazione prende atto di continui cambiamenti delle organizzazioni sanitarie e della fatica dei soggetti che vi operano ad adattarvicisi. Il contributo che essa può apportare è sostare, “stare nella situazione”, dare voce ai vissuti, riconoscere i disagi ma anche leggere le opportunità, cercando una cornice di senso. Sense-making significa proprio questo: dare, anzi, costruire significato.
In contesti organizzativi via via più specializzati aumentano le richieste dei diversi stakeholder (Mostarda, 2008); in formazione possono rivelarsi opportuni momenti di coinvolgimento diretto di dirigenti e/o ruoli organizzativi che lavorano – su piani paralleli – verso medesimi fini e che la formazione può aiutare a riavvicinare.
Ritorna all’indice del capitolo
Formare le associazioni di volontariato, di promozione sociale e di mutuo-aiuto
La formazione dei volontari è un tema non facile perché – per definizione – le associazioni impegnate a favore dei malati cronici sono formate da persone libere, che gratuitamente scelgono di regalare parte del proprio tempo per le cause che condividono. Gli studi rivelano un mondo molto differenziato (Guidi, 2016) e le esperienze formative che abbiamo condotto confermano la presenza di volontari e organizzazioni eterogenei; se da un lato questa vivacità produce una grande pluralità di associazioni, servizi e iniziative, dall’altro, la stessa non permette di qualificare professionalmente tutto il volontariato (Mostarda, 2017) né di mantenere le competenze nel tempo. Alcuni esempi di formazione che abbiamo condotto e altri che abbiamo censito (Pati, 2011) hanno dimostrato un’ampia molteplicità di metodi, contenuti, per-corsi e corsi promossi dall’associazionismo del settore sanitario; sarebbe opportuno superare alcuni confini e lavorare a progettualità in rete tra associazioni territoriali per sviluppare competenze in ETP anche nel volontariato.
Ritorna all’indice del capitolo
Esempi ed esperienze formative
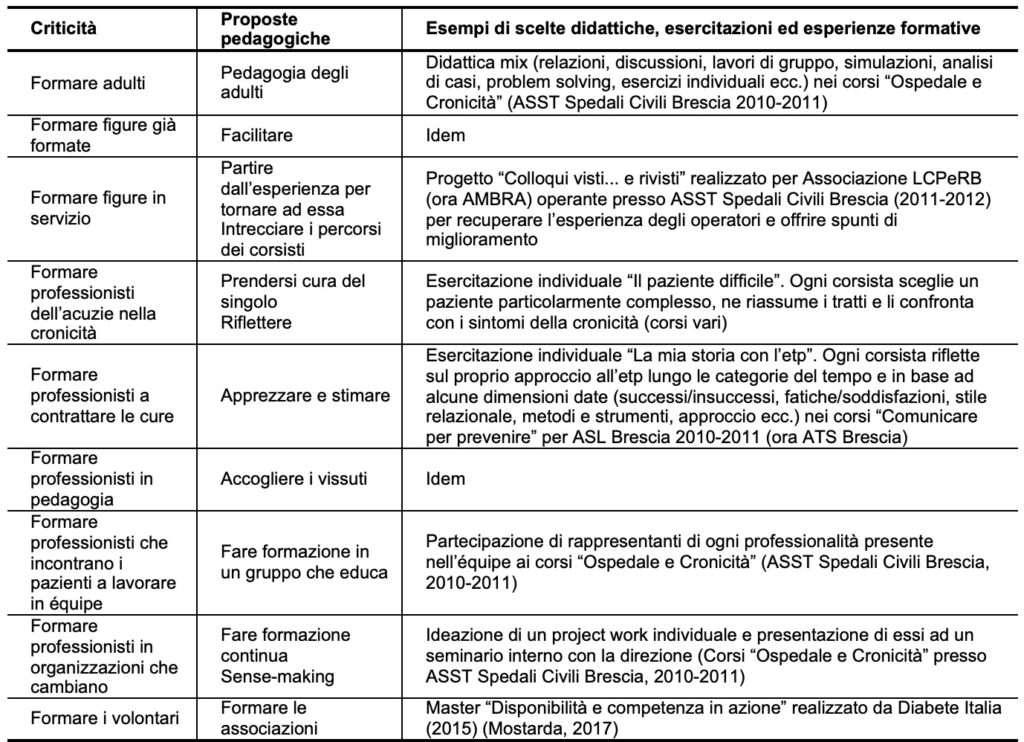
Riassumendo, sono diverse le criticità connaturate con la formazione dei professionisti e dei volontari in etp, ma non mancano neppure studi ed esperienze pedagogiche efficaci per affrontarle. In queste pagine abbiamo accennato a piste specifiche per ogni snodo critico richiamandone alcune sperimentate in diverse progettualità formative (Tabella 1).
La ricerca pedagogica mette a disposizione linee interpretative e proposte per gestire le non facili questioni sovraesposte e lo fa – come confermano numerosi studi – con una precisa scelta di campo: riposizionando i soggetti al centro della formazione. Li accoglie, ne ascolta la storia, ne comprende le fatiche, apprezza il lavoro, incentiva l’entusiasmo professionale, entra nelle loro esperienze e ne riconosce il valore, propone ipotesi, accompagna su strade nuove, incoraggia a fare, stimola il confronto e la ricerca di risposte, sosta nei vissuti e cerca la giusta distanza, li accompagna al senso, invogliando al miglioramento continuo (Scurati, 2008). È una formazione chiamata a prendere alla lettera il monito secondo il quale la formazione non dovrebbe “mai dimenticare il suo principale protagonista, il soggetto a cui rivolgeva il suo ‘fare’, il vero protagonista nelle aule e nei corsi” (Quaglino, 2011).
Tabella 1:
Criticità, proposte pedagogiche ed esempi per una formazione degli operatori all’ETP
Ritorna all’indice del capitolo
Per concludere… e per ripartire
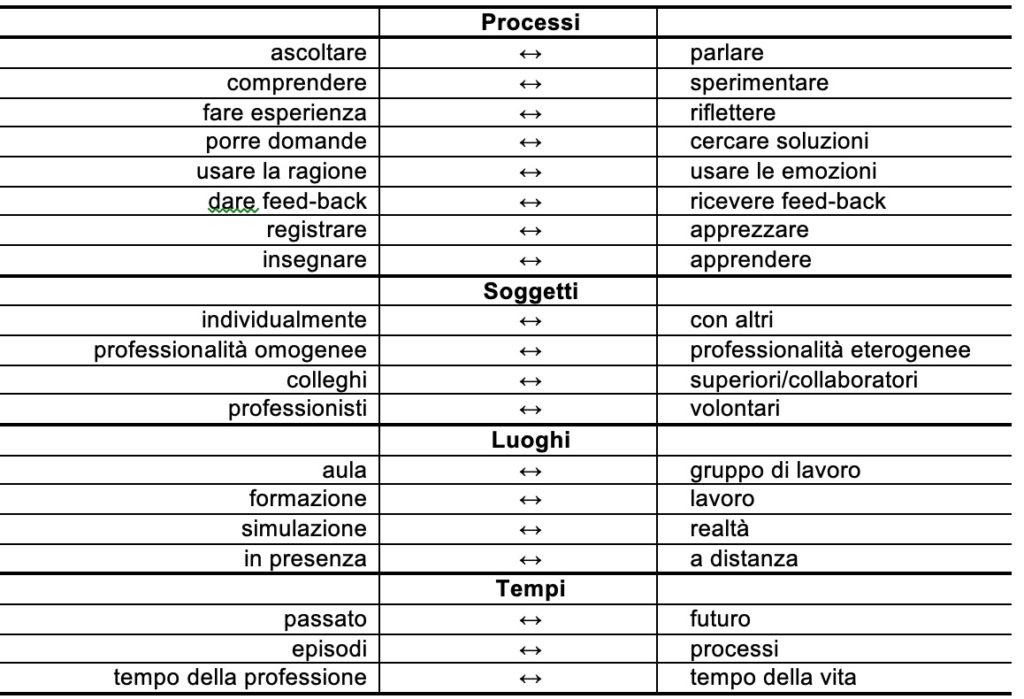
La formazione del personale sanitario all’ETP opera lo stesso cambio di prospettiva che il trattamento della cronicità aveva chiesto ai pazienti: riposiziona al centro il soggetto e riallaccia i fili del miglioramento possibile nella sua storia. Anche in ETP, dunque, la formazione può fare molto più che informare: apprezza le esperienze più positive, smonta perplessità e dubbi, offre metodi per risolvere problemi, arricchisce la visione, accoglie i vissuti e ne svela il carattere formativo, accetta le differenze, incentiva scoperte e processi di crescita, fa sperimentare il nuovo e lo avvicina, stimola processi cooperativi.La formazione non dice: fa parlare i partecipanti; non dimostra: fa sperimentare; non insegna: facilita l’apprendimento personale. Promuove processi, coinvolge soggetti, offre luoghi in cui sostare e predispone tempi per fare crescere i partecipanti, abitando gli spazi possibili tra gli estremi sottocitati (Tabella 2).
Tabella 2: Processi, soggetti, luoghi e tempi di una formazione pedagogica all’ETP
Grazie alla prospettiva pedagogica indicata, processi, soggetti, luoghi e tempi della formazione cambiano radicalmente: fare formazione in ETP non significa erogare corsi ma accompagnare professionisti; non insegnare ma incoraggiare processi di crescita individuali e sociali. E, a ben vedere, è essenzialmente proprio questo lo scopo della formazione. L’educazione degli adulti trova dunque nell’ETP e nella formazione degli operatori sanitari un campo davvero interessante per svolgere appieno il suo essere.
Ritorna all’indice del capitolo
Ritorna all’indice del manuale
Bibliografia
Albano MG, Jacquement S, Assal JP (1998). Patient education and diabetes research: a failure! Going beyond the empirical approaches. Acta Diabetologica 35, 207-214.
Anderson R, Funnell M (2010). Patient empowerment: myths and misconceptions. PE&C. 79:277-82.
Assal JP (1985). Patient education as the basis for diabetes care in clinical practice and research.Diabetologia.28:602-13.
Assal JP (1999). Revisiting the approach to treatment of long-term illness: from the acute to the chronic state. PE&C. 37:99-111
Augelli A (2010). Costruire sapere dall’esperienza, in Iori V., Augelli A., Bruzzone D., Musi E., Ripartire dall’esperienza, Franco Angeli, Milano
Baldacci M (2005). Personalizzazione o individualizzazione?. Erickson, Trento
Bandura A (1996). Il senso di autoefficacia. Aspettative di sé e azione. Erickson, Trento
Bara E (2008). Metodi e strumenti per facilitare l’apprendimento. in Maioli S., Mostarda M.P. (Eds), La formazione continua nelle organizzazioni e tra contributi pedagogici e modelli operativi. (pp. 297-344). McGraw-Hill, Milano
Beghelli A, Ferraresi A, Manfredini M (2015). Educazione terapeutica. Metodologia e applicazioni. Carocci Faber, Roma
Bergh AL, Persson E, Karlsson J, Friberg F (2012) Registered nurses’ perceptions of conditions for patient education – focusing on organisational, environmental and professional cooperation aspects. Journal of Nursing Management 20: 758-770
Bergh AL, Johansson I, Persson E, Karlosson J, Frieberg F (2015) Nurses’ Patient Education Questionnaire – development and validation process. Journal of Research in Nursing, 20: 181-200
Bodenheimer T (2002) Patient self-management of chronic disease in primary care. JAMA, 288, 2469-2475
Bruzzone D, Musi E. (2007). Vissuti di cura: competenze emotive e formazione nelle professioni sanitarie. Guerini scientifica ed., Milano
Brodsky AE, Cattaneo LB (2013). A transconceptual model of empowerment and resilience: divergence, convergence and interactions in kindred community concepts. Am J Com Psy 52:333-46
Buizza C (2008). Facilitare l’apprendimento individuale e organizzativo. in Maioli S, Mostarda MP. (Eds). La formazione continua nelle organizzazioni e tra contributi pedagogici e modelli operativi (pp. 131-188). McGraw-Hill, Milano
Close A (1988), Patient education: a literature review. Journal of Advanced Nursing, 13: 203-213
Contini MG (Ed) (2000). Il gruppo educativo. Luoghi di scontro e di apprendimento. Carocci, Roma
Cordier JF (2014). The expert patient: towards a novel definition. Eur Res Journal. 44: 853-857
Cosmacini G (2013). La scomparsa del dottore. Storia e cronaca di un’estinzione. Raffaello Cortina Editore, Milano.
Creer TL, Renne CM, Christian WP (1976). Behavioral contributions to rehabilitation and childhood asthma. Reh it.37:226–232
Demetrio D (2003). L’età adulta. Teorie dell’identità e pedagogie dello sviluppo. Carocci, Roma
Dewey J (1949). Esperienza e Educazione. La Nuova Italia, Firenze
Dewey J (1961). Come pensiamo.Una riformulazione del rapporto fra il pensiero riflessivo e l’educazione.La Nuova Italia Editrice, Firenze
D’Ivernois JF, Gagnayre R. (2006). Educare il paziente. Un approccio pedagogico. McGraw-Hill, Milano
Eriksson M, Lindström B (2008). A salutogenic interpretation of the Ottawa Charter. Health Promotion International. 23:190-199
Fabbri L (2007). Comunità di pratiche e apprendimento riflessivo. Per una formazione situata, Carocci, Roma
Friberg F, Pilhammar Andersson E, Bengtsson J (2007) Pedagogical encounters between nurses and patients in a medical ward – A field study. International Journal of Nursing Studies, 44: 34-44
Gelpi E (2000). Educazione degli adulti. Inclusione ed esclusione. Guerini, Milano
Gregor F (2001) Nurses’ informal teaching practices: their nature and impact on the production of patient care. International Journal of Nursing Studies, 38: 461-470
Guidi R, Fonovic K, Cappadozzi T (Eds) (2016). Volontari e attività volontarie in Italia. Antecedenti, impatti, esplorazioni. Bologna, il Mulino.
Hurley L, O’Donnell M, O’Hara MC, Carey ME, Willaing I, Daly H, Dinneen SF (2017) Is diabetes self-management education still the Cinderella of diabetes care?PE&C
Iavarone ML, Iavarone T (2003). Pedagogia del benessere. Il lavoro educativo in ambito socio sanitario. Carocci, Roma
Iori V (2006). Nei sentieri dell’esistere. Spazio, tempo, corpo nei processi formativi. Erickson, Trento
Iori V (2012). I giovani e la vita emotiva. Education Sciences & Society. 3 (1): 23-35.
Iori V (2008).Il sapere dei sentimenti: fenomenologia e senso dell’esperienza. Franco Angeli, Milano
Lacroix A, Assal JP (2000). Therapeutic Education of Patiens. New approaches to chronic illness. Vigot. Paris
Lamiani G, Furey A (2009). Teaching nurses how to teach: an evaluation of a workshop on patient education. Patient Education & Counseling, 75(2): 270-3
Lorig KR, Sobel DS, Stewart AL, Brown BW Jr, Bandura A, Ritter P, Gonzalez VM, Laurent DD, Holman HR (1999). Evidence suggesting that a chronic disease self-management program can improve health status while reducing hospitalization: A randomized trial. Medical Care.37:5-14.
Knasel E, Meed J, Rossetti A (2000). Apprendere sempre. L’apprendimento continuo nel corso della vita. Raffaello Cortina, Milano
Knowles MS (1996). Quando l’adulto impara. Pedagogia e andragogia. Franco Angeli, Milano
Knowles MS (2014). Self-directed learning. Strumenti e strategie per promuoverlo. Franco Angeli, Milano
Marcum J, Ridenour M, Shaff G, Hammons M, Taylor M (2002) A study of professional nurses perceptions of patient education. Journal of Continuing Education in Nursing 33(3): 112-118
Milani L (2013). Collettiva-Mente. Competenza e pratica per le équipe educative. Sei, Torino
Ministero della Salute (2013), Piano Nazionale per la Malattia Diabetica
Modolo MA, Briziarelli L (1990), Educazione sanitaria e promozione della salute: sviluppo sociale e culturale. Educazione sanitaria e promozione della salute, 13(3): 161-174.
Mortari L (2003). Apprendere dall’esperienza. Il sapere riflessivo nella formazione. Carocci, Roma
Morin E (2000). La testa ben fatta. Riforma dell’insegnamento e riforma del pensiero. Cortina, Milano
Mostarda M.P. (2017) Quali competenze e quale formazione per i dirigenti delle associazioni di volontariato?. ERP Journal. 1: 151-165
Mostarda MP (2008). Le figure coinvolte nel lavoro formativo. Verso un approccio multistakeholder. in Mostarda M.P., Maioli S. (Eds.). La formazione continua nelle organizzazioni sanitarie tra contributi pedagogici e modelli operativi (pp. 73- 129). McGraw-Hill, Milano
Musi E (2010). Aver cura di chi si prende cura: il gruppo di lavoro. in Iori V., Augelli A., Bruzzone D., Musi E., Ripartire dall’esperienza (pp. 109-119). Franco Angeli, Milano
Park MY (2005) Nurses’ perception of performance and responsibility of patient education. Journal of Korean Academy of Nursing 35(8): 1514-1521
Pati L (Ed) (2011). Formare alla cura dell’altro. Volontariato e sofferenza adulta. La Scuola, Brescia
Pedrotti D, Saiani L (2011) Educazione del paziente, dei familiari e continuità assistenziale, in L. Saiani, A. Brugnolli (Eds), Trattato di cure infermieristiche. Sorbona, Napoli.
Petre B, Gagnayre R, De Andrade V, Ziegler O, Guillaume M (2017) From therapeutic patient education principles to educative attitude: the perceptions of health care professionals – a pragmatic approach for defining competencies and resources. Patient Preference and Adherence, 11: 603-617
Reggio P (2010). Il quarto sapere. Guida all’apprendimento esperienziale. Carocci, Roma
Repetto AM (2009). Personalizzazione/individualizzazione. in R. Cerri (a cura di), L’evento didattico. Dinamiche e processi, Carocci, Roma
Rotondi M (2000). Facilitare l’apprendere. Modi e percorsi per una formazione di qualità. Franco Angeli, Milano
Quaglino GP, Casagrande S, Castellano A (1992). Gruppo di lavoro, lavoro di gruppo. Raffaello Cortina
Quaglino GP, Carrozzi GP (1995). Il processo di formazione. Dall’analisi dei fabbisogni alla valutazione dei risultati. Franco Angeli, Milano
Quaglino GP (2011). La scuola della vita. Manifesto della terza formazione. Raffello Cortina, Milano 2011
Quaglino GP (Ed) (2014). Formazione. I metodi. Raffaello Cortina, Roma
Schön DA (1993). Il professionista riflessivo. Edizioni Dedalo, Bari
ScuratiC (1996). Profili nell’educazione. Ideali e modelli pedagogici nel pensiero contemporaneo. Vita e Pensiero, Milano
Scurati C (Ed) (2008). Nuove didattiche. Linee di ricerca e proposte formative. La Scuola, Brescia
Simeone D (2011). La consulenza educativa. Dimensione pedagogica della relazione d’aiuto. Vita e Pensiero, Milano.
Scholz V, Jorgens V, Berger M, Konsbein P, MuhlhauserIet al (1984) Evaluation of a postgraduate course for diabetes educators. Dia Edu. 80-84
Tattersall R(1995) Patient Education 2000: take-home messages from this congress.PE&C. 26:373-7.
Trento M (2014) Educazione e storie di vita. Per una teoria della Formazione. Giornale Italiano di Diabetologia e Metabolismo. 34, 181-187.
WHO (1998a), Health Promotion Glossary. Ginevra. WHO/HPR/HEP/98.1
WHO (1998b) Therapeutic Patient Education. Continuing Education programmes for Health Care Providers in the Field of Prevention of Chronic Diseases. Report of a WHO Working Group. Copenhagen
WHO (1999). Health impact assessment: main concepts, theory, techniques and applications. Gothenburg Consensus Paper. Regional Office for Health Promotion. Nairobi.
Zannini L (2008). Medical humanities e medicina narrativa. Nuove prospettive nella formazione dei professionisti della cura. Raffaello Cortina, Milano
Zannini L (2016). L’educazione del paziente e la formazione pedagogica degli operatori sanitari. In:Mostarda MP. (Ed.) Educazione terapeutica. Una sfida per la pedagogia. Milano, Educatt.